
Sarcoidoza: înțelegere, simptome și management
Articolul explică în termeni accesibili ce este sarcoidoza, cum se pot manifesta simptomele, care sunt…

Acest articol oferă o prezentare clară a gutei – cum se recunosc semnele, ce opțiuni de abordare există din perspectiva medicală și ce tip de suport pot primi pacienții și cei apropiați. Veți găsi explicații despre simptome, principii generale de management, măsuri practice pentru ameliorarea disconfortului și orientări pentru colaborarea cu echipa medicală, prezentate cu un ton empatic și responsabil.
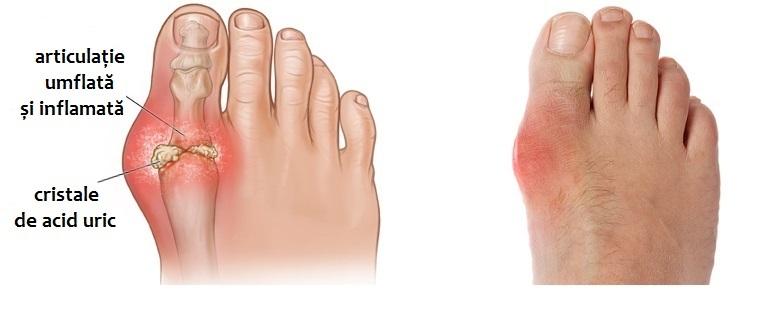
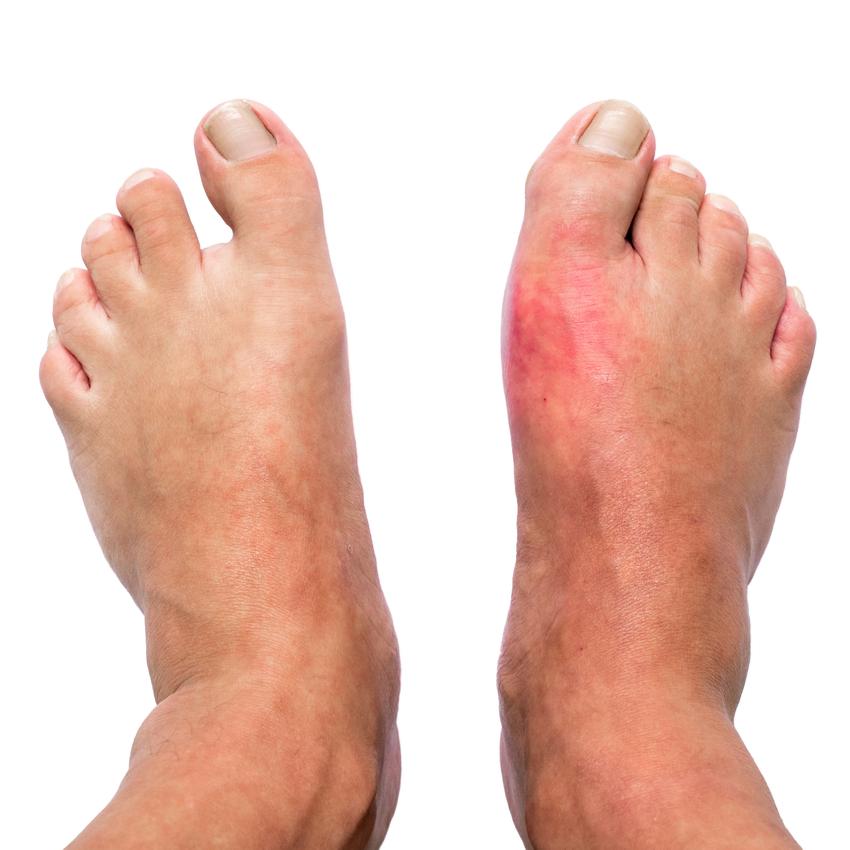
Guta este o afecțiune inflamatorie sistemică asociată cu acumularea de acid uric în sânge și cu precipitarea sub formă de cristale de urat monosodic în articulaţii şi ţesuturi. Aceste depozite pot declanşa episoade acute de durere intensă, umflare şi roşeaţă ale articulaţiilor, în special ale degetului mare al piciorului, dar şi afectări ale altor articulaţii sau ale ţesuturilor moi. Pe termen lung, persistenta nivelurilor crescute de acid uric poate duce la formarea de tofi şi la modificări structurale ale articulaţiilor.
Înțelegem că simptomele pot fi alarmante; gestionarea corectă, adaptată fiecărei persoane, poate contribui la reducerea frecvenţei şi intensităţii puseelor şi la protejarea organelor pe termen lung. Este importantă evaluarea medicală pentru stabilirea unui plan individualizat de monitorizare și tratament, iar orice intervenţie terapeutică sau modificare a stilului de viaţă ar trebui discutată cu un profesionist din domeniul sănătăţii.
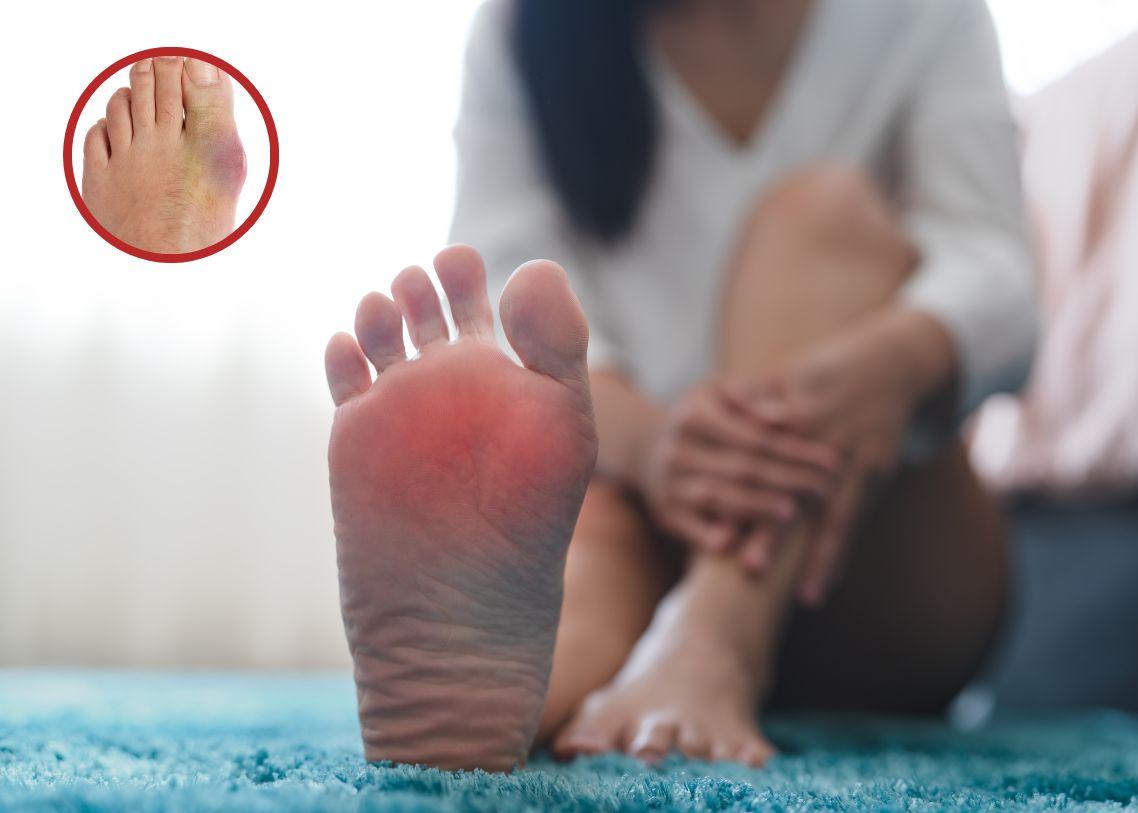
Crizele de gută se pot manifesta tipic prin apariția bruscă a unei dureri articulaare foarte intense, frecvent la nivelul degetului mare, dar și la genunchi, gleznă sau alte articulații. Zona afectată devine de obicei umflată, roșie și caldă la palpare; durerea poate apărea noaptea și atinge adesea un maxim în primele 24 de ore, ceea ce poate limita semnificativ mobilitatea și activitățile cotidiene.
Dacă apar aceste semne, este recomandat să consultaţi un profesionist medical pentru evaluare şi pentru a stabili paşii adecvaţi de investigaţie şi îngrijire; simptomele pot varia între persoane şi pot semnala şi alte afecţiuni, astfel încât o abordare clinică personalizată poate fi utilă.

Acumularea cristalelor de acid uric la nivel articular este strâns legată de concentrațiile crescute de acid uric din sânge, care pot apărea fie printr-o producție crescută, fie prin eliminare insuficientă. Factorii necontrolabili care pot contribui includ predispoziția genetică, sexul (bărbații sunt adesea afectați mai frecvent) și vârsta; afecțiunile care afectează funcția renală sau metabolismul, precum hipertensiunea, obezitatea și sindromul metabolic, pot, de asemenea, să crească riscul. Anumite clase de medicamente pot reduce eliminarea acidului uric și pot facilita apariția unui puseu, iar asocierea mai multor factori amplifică probabilitatea simptomelor.
Multe dintre elementele care favorizează apariția puseelor sunt modificabile; exemple frecvente includ:
Identificarea și gestionarea acestor factori, în colaborare cu echipa medicală, poate ajuta la reducerea frecvenței și severității episoadelor; discuțiile individuale cu medicul sau farmacistul sunt importante pentru un plan adaptat.
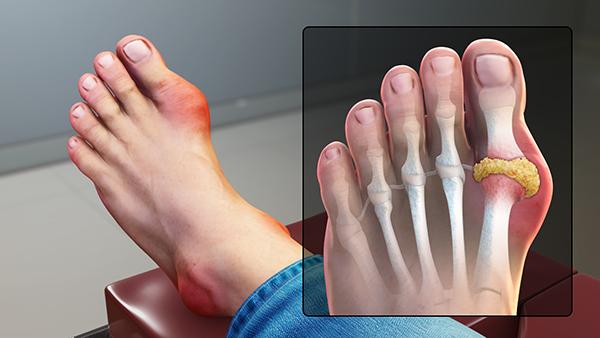
Este normal să fiți atent la evoluția simptomelor; dacă apare o durere articulară foarte intensă, umflătură importantă, piele caldă şi roşie în jurul articulaţiei sau febră, ar fi indicat să solicitați evaluare medicală rapidă. Aceste manifestări pot indica complicaţii care pot necesita tratament prompt; în plus, dacă apar dificultăţi la mers, pierdere semnificativă a funcţiei articulaţiei, modificări importante ale cantităţii de urină sau simptome sistemice (stare generală alterată, greaţă intensă), contactarea unui profesionist de sănătate este recomandată.
La consult, menţionați istoricul episodului, medicamentele pe care le luați şi comorbiditățile; acest lucru poate ajuta medicul să evalueze riscurile şi opțiunile terapeutice. Medicul poate recomanda investigaţii şi poate sugera măsuri care pot contribui la gestionarea episoadelor şi la prevenirea recurenţelor, iar, în cazuri mai complexe, poate propune consult de specialitate. Dacă simptomele sunt severe sau se agravează rapid, adresaţi‑vă serviciilor de urgenţă sau medicului curant imediat.
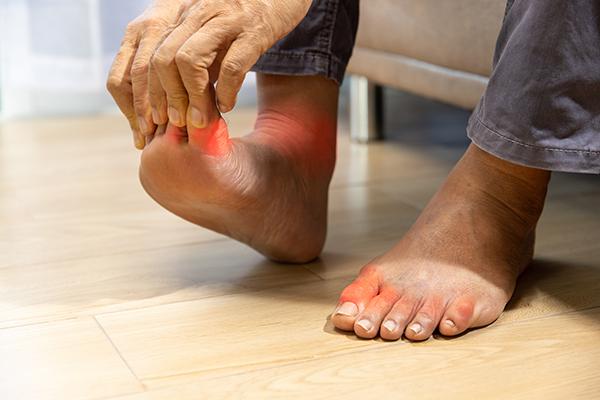
Evaluarea inițială se concentrează pe anamneză detaliată și examinare fizică, fiind importante elemente precum debutul acut, localizarea monoarticulară și antecedentele de episoade recurente sau prezența tofilor. Examenul clinic orientează investigațiile ulterioare și ajută la diferențierea gutei de alte cauze de artrită; un test izolat poate fi insuficient pentru stabilirea diagnostică, astfel că decizia se bazează pe ansamblul clinic și paraclinic.
Investigațiile uzuale care pot susține diagnosticul includ artrocenteză cu examinarea lichidului articular pentru identificarea cristalelor de urat, acid uric seric (valoarea poate fi normală în timpul atacului acut și, prin urmare, trebuie interpretată în context), markeri inflamatori pentru evaluarea activității inflamatorii și tehnici imagistice selectate (radiografie simplă, ecografie musculo‑scheletică sau CT dual‑energy în cazuri dificile). Rezultatele acestor investigații, interpretate de medic, pot confirma sau pot contribui la orientarea diagnosticului și la planificarea conduitei terapeutice.
Tratamentele convenţionale pentru gută combină măsuri farmaceutice şi non‑farmaceutice, adaptate la faza bolii şi la contextul medical al fiecărei persoane. În episoadele acute, medicamentele antiinflamatoare şi alte terapii specifice pot ajuta la reducerea durerii şi a inflamaţiei; pe termen lung, terapiile orientate spre scăderea nivelului seric de acid uric pot contribui la reducerea frecvenţei recurenţelor şi la prevenirea complicaţiilor. Intervenţiile non‑farmaceutice, precum modificările alimentare, managementul greutăţii şi hidratarea adecvată, pot susține eficacitatea planului terapeutic atunci când sunt integrate în mod individualizat.

Unele remedii naturiste și măsuri complementare pot fi folosite pentru a susține controlul inflamației și confortul articular în cadrul abordării pentru gută; ele poate ajuta la ameliorarea simptomelor în anumite situații, dar nu înlocuiesc tratamentul medical. Abordările naturale trebuie integrate cu precauție, luând în calcul istoricul medical și medicația curentă.
Atenționare: Remediile naturale sunt complementare; pot exista interacțiuni. Discutați cu medicul înainte de utilizare.
Modificările stilului de viață pot completa îngrijirea medicală și pot contribui la reducerea frecvenței și intensității puseelor; ele nu înlocuiesc evaluarea și tratamentul prescris de un profesionist. Menținerea unei greutăți corporale sănătoase, hidratarea adecvată și activitatea fizică regulată pot ajuta la susținerea echilibrului metabolic, iar controlul bolilor asociate poate contribui la gestionarea pe termen lung a riscului.
Discutați cu medicul sau cu un specialist în nutriție pentru a adapta aceste recomandări la situația dumneavoastră; în anumite cazuri, medicul poate recomanda și tratament preventiv.
Î: Ce este guta?
R: Guta este o formă de artrită legată de depunerea cristalelor de acid uric în articulații, care poate provoca inflamație și durere intensă; diagnosticarea se face de obicei de către un medic pe baza simptomelor, examenului clinic şi investigaţiilor adecvate.
Î: Cum recunosc un puseu acut de gută?
R: Un puseu acut se manifestă frecvent prin durere bruscă, umflătură, înroşire şi sensibilitate locală, deseori la degetul mare, dar şi la alte articulaţii; dacă simptomele sunt severe sau apar febră, solicitaţi evaluare medicală.
Î: Ce pot face acasă pentru a ameliora simptomele?
R: Măsuri de autoîngrijire pot include odihnă a articulaţiei afectate, aplicare locală de gheaţă, hidratare adecvată şi evitarea consumului excesiv de alcool şi alimente foarte bogate în purine; pentru tratament medicamentos şi recomandări personalizate consultaţi un profesionist medical.
Î: Pot preveni recidivele de gută?
R: Pentru multe persoane, modificările stilului de viaţă – hidratare crescută, greutate sănătoasă, dietă echilibrată şi limitarea unor alimente şi băuturi – pot reduce frecvenţa recidivelor; în anumite cazuri, medicul poate recomanda tratament pe termen lung adaptat riscului individual.
Î: Când ar trebui să consult un medic sau un specialist?
R: Contactaţi medicul dacă aveţi primul episod de durere articulară severă, simptome care se agravează, febră sau dacă aveţi boli cronice asociate; un profesionist va evalua cauza, va confirma diagnosticul şi va propune un plan de tratament sigur şi individualizat.
Gestionarea gutei se bazează pe recunoașterea simptomelor, evaluarea riscurilor și decizii terapeutice adaptate la contextul fiecărei persoane, luate împreună cu echipa medicală. Combinația dintre tratament prescris, schimbări ale stilului de viață și sprijin pentru aderență poate reduce frecvența atacurilor și riscul complicațiilor, însă răspunsul este individual. Încurajăm informarea responsabilă, dialogul deschis cu profesioniștii și monitorizarea regulată pentru a adapta îngrijirea la evoluție și nevoi.
Atenționare: Informațiile au caracter informativ și nu înlocuiesc consultul medical. Pentru recomandări personalizate, adresați-vă specialistului.
Miercuri, 15 Octombrie 2025

Articolul explică în termeni accesibili ce este sarcoidoza, cum se pot manifesta simptomele, care sunt…

Aflați cauzele și simptomele laringitei și recomandări prudente pentru îngrijirea vocală, explicate clar pentru a…

Ghidul explică semnele comune ale dermatozei scuamoase, factorii care pot agrava leziunile și recomandări practice…

Acest articol explică cauzele frecvente ale hipertrofiei ganglionare, pașii de evaluare medicală și opțiuni de…